王蒙医生的科普号
- 精选 保胆手术
腹腔镜微创保胆取石的新思维新概念——张宝善关于胆囊结石治疗的争论至今已有 120 多年了。 争论的焦点主要是切胆和保胆之别。 近 19 年来国内不少学者, 对于传统的切胆理论提出了怀疑和挑战,并且提出了保胆取石的新概念,开展了内镜微创保胆取石的临床实践,取得了明显的进展。目前内镜微创保胆取石技术在国内逐渐开展起来, 正在被多数外科医生所认识, 其标志是在 2007 年和 2009年召开了两届全国内镜微创保胆学术大会, 特别在2008 年第 13 届全国胆道外科学术大会上我国胆道外科大师黄志强院士明确指出: 内镜保胆取石 (开展)是 21 世纪的大事,是中国的一件大事[1-4]! 1 资料和方法 内镜保胆取石术开始阶段, 腹腔镜技术尚未普及,主要是开展了右上腹莫非氏点切口进入腹腔,找到胆囊后于胆囊底部做小切口插入胆道镜, 行胆道镜直视下取净结石,直接缝合胆囊,不做造瘘。 其后为了方便寻找胆囊,又加用了腹腔镜下先找到胆囊,然后决定皮肤切口的位置,再行胆道镜保胆取石。本组病例以山东交通医院开展较早, 广州番禺第二医院发展最快,北大首钢医院、广州医学院附属第一医院、上海东方医院、山东大学齐鲁医院次之。 据不完全统计, 截至目前为止, 已积累腹腔镜保胆取石1 200 例。 男 670 例,女 530 例;年龄最大者 90 岁,最小者 7 岁。 为了保证“内镜微创保胆取石”术后不会遗漏残石,除了内镜直视条件外,我们还规定:①必须用胆道镜取石,无胆道镜不能完成保胆取石! ②取石时,只许用取石网篮取石; 不许用钳子夹, 不许用刮匙刮,避免碎石遗漏。 ③如万一发现有碎石或胆泥,则必须用胆道碎石治疗仪取净。 ④如果发现胆囊管有较大结石嵌顿,可用碎石机碎石后,加用胆道碎石治疗仪取净。⑤一定要探查到胆囊管开口处,并见有胆汁源流入胆囊,方能结束手术。 2 结果 26 例因胆囊颈部结石嵌顿,中转胆囊切除手术外 ,其余病例内镜保胆取石均获成功,本组手术无严重术后合并症;仅有 9 例术后胆囊区有少量积液,均保守治愈。 无死亡率。 术后随访: 本组腹腔镜保胆取石病例为多家医院组合,完整随访统计十分困难,仅以各医院随访统计如下,约为 2%~10%(不同医院)。 但就综合方式保胆取石术后较完整资料的统计,严格计算,其复发率见表 1,显示了保胆术后复发率的真实面貌。 3 讨论 关于胆囊结石治疗争论的主要焦点是切胆和保胆之异。 切胆的理由是:复发率高;病灶论和癌变论等[5-6]。 3.1关于保胆术后的高复发率—温床学说 主张切胆取石的理论乃由德国一代名医 Langenbuch 1882 年所创。 在当时并无内镜技术的落后条件下,Langenbuch 认为老式胆囊造瘘取石术治疗胆囊结石不彻底,术后结石极易“复发(>90%)”;加之他无法发现无症状的巨大的胆囊结石人群, 只是见到少数的胆囊结石已经发展到腹膜刺激症状时病例。 故他提出了“胆囊切除不仅因为胆囊内含有结石,而且还因为它能生长结石”论断,此即为著名的“温床学说”。 对于胆囊结石一律行胆囊切除的观点历来就有不少学者反对;但苦于无法将复发率降下来,故 120多年来人们奉为 “ 圣旨 ”, 尊为 “ 金标准(gold stan-dard)”,影响了几代人! 但是温床学说的主要缺陷是忽略了胆囊功能的重要性, 误报和夸大了术后复发率。 Langenbuch 在落后的技术条件下,无法取净结石,更无资格谈论复发率,故作出了上述结论。 今天看来,当时的温床理论是否正确,保胆术后结石复发率是否很高,胆囊切除术后患者生活质量如何,有何远期弊病? 这些问题许多外科医生并非十分清楚。 19 年来北大医院等单位应用高科技新技术—胆道镜, 对这一问题进行了认真的探索与研究。我们在内镜直视下,能够做到完全、彻底、干净地取出胆囊结石, 其结果是把术后结石复发率降了下来,复发率为 2%~10%。 此法揭开了保胆术后极易复发的秘密:旧式保胆取石是盲人取石,无法保证取净结石。 旧式保胆术后复发率实际上大部为术中残留所致,应为残留率,并且还发现了胆囊切除术后的种种弊病。 新法揭示了“温床理论”的局限性和错误。 众所周知, 目前胆囊结石的成石原理多推崇Small 三角代谢学说,认为胆囊胆汁中胆固醇浓度过饱和,析出了固态的胆固醇结晶形成胆固醇结石。但是胆固醇是从肝脏生成分泌而来, 因此生成结石的“温床”不在胆囊,而是在肝脏。故我国胆道外科前辈冉瑞图教授认为,胆囊结石源自肝脏,胆囊切除术的适应证(胆囊结石)应当修正[7]。 因此现代观点认为,温床学说时至今日已经过时,不可提倡。 3.2关于病灶论 以往多数医生认为,胆囊内由于结石的刺激,常常伴有胆囊慢性炎症存在,二者相互因果,为一顽固的病灶。故只有切除,一绝后患。但新法保胆已经降低了术后的复发率, 况且结石既然已经去掉,产生炎症的刺激因素也已消失,肯定对胆囊炎症消退大有好处。 何况临床上的任何炎症都应该是可逆的。 北京和平里医院一组伴有慢性胆囊炎保胆术后病例的随访,保胆取石术后 1~2 年,84%病例胆囊壁由厚变薄,胆囊收缩和显影率明显改善恢复。这说明胆囊炎症是完全可逆的,炎症病灶是可以消除的。 3.3关于胆囊结石与癌变的关系 胆囊结石与胆囊癌的关系以往的报道有些误区和耸人听闻, 但也是胆囊切除的重要理由之一。但是,目前临床所报道的胆囊结石和癌症的伴发率不实, 指的只是住院患者胆囊癌的发生率, 并非是胆囊癌在全部胆石患者中或正常人群中的真实发生率。 胆囊癌的真正发病率是 2/10 万; 不能以癌症为借口大开杀戒! 为了 2例胆囊癌预防发生而杀掉 10 万例良性胆囊合理吗!况且在保胆取石术后, 刺激胆囊癌变的结石因素已经去掉,炎症消退了,癌变的因素也去掉了,保胆取石不正是预防癌变的一剂良药吗? 对于那些胆囊无病而行预防癌变的胆囊乱砍乱切观点, 黄志强院士多次强调和质问 “LC 预防胆囊癌的想法对吗? ”无疑,这种理论是错误的[8]。 3.4保留胆囊的重要性 以往外科医生对于胆囊功能的了解并不十分清楚,也不重视,只注意术后切口愈合的好坏, 至于胆囊切除术后的种种不适都统统推给消化内科医生了。如此,外科医生反而误认为胆囊可有可无,即使胆囊切除也无大碍,这是胆道外科的最大误区。 但是,随着近年来科学技术的进步和发展,特别是对胆囊切除术后的种种弊病的探索,提示了胆囊具有极为复杂和重要的功能,是不可缺少和替代的重要消化和免疫器官[4-5,9-10]。 正因如此,胆囊切除术后将带来许多严重远期副作用,应该引起术者的高度重视,它直接影响到患者的生活质量,甚而危及患者的生命。但此观点常被外科医生所忽略。 现在分析如下: 3.4.1 消化不良和返流性胃炎 就目前所知, 胆囊至少具有储存、浓缩和收缩的功能。当然还具有复杂的化学功能和免疫功能。 胆囊能将稀薄的肝胆汁浓缩 30 倍,储存于胆囊留作进食高脂饮食时,方才排入肠道参加消化。如果胆囊已经切除,待到患者进食膏梁厚味之时,已无高质足量的胆汁相助,身体只好耐受消化不良、腹胀腹泻之苦了。但是此种症状常常被外科大夫忽略,推至消化内科就诊,成为内科难治的“顽症”。不仅如此,近年来对于胆囊切除术后十二指肠肠液胃返流(duodenogastric reflux,DGR) 和胃液返流的报道很多。Walsh 等[11]在对照研究中也证实了胆囊切除术后所有标志物均向胃食管返流, 且伴有食管下端括约肌张力明显下降;Chen 等也指出DGR 的原因是胆囊切除术后胆汁储备功能的丧失,导致胆汁由进食引起的间歇性排泄变成了持续性排入十二指肠,24 h 之内十二指肠球部均有胆汁潴留,此时返流入胃炎的机会当然增多,产生 DGR。 3.4.2胆囊切除术后导致胆管损伤的问题 众所周知,胆囊切除术发生胆管损伤总有一定的概率(胆管损伤:0.18%~2.3%);且有一定的死亡率,早期为 5%~8%;目前仍有 0.17%,其中包括胆管损伤 、肝管损伤、血管损伤及胃肠损伤等等。 在胆管损伤病例中,因胆囊切除而引起者为 75%;以美国为例,每年要做胆囊切除约 50 万例, 中国每年约有 300 万例;如此算来每年将有成千上万例胆管损伤发生; 特别是还有一定的死亡率, 如果认真计算胆囊切除带来的危害,定会不寒而栗! 黄志强院士曾大声疾呼:胆管损伤是胆道外科医生“永远的痛”! 作为一名普外科医生,你就无法回避胆管损伤的问题,你就永远无法淡忘胆管损伤患者的那种绝望和痛苦的面容! 因此,与胆囊切除相比,保胆取石根本不可能伤及胆囊周围器官;此点必是胆囊切除的最大缺陷,是胆囊切除术的致命弱点(Achilles’ heel)! 加之,考虑到胆囊切除带来的生理缺陷和免疫功能的影响, 如果草率选择胆囊切除治疗胆囊结石,后果可想而知。 3.4.3 胆囊切除术后胆总管结石的发生率增高 临床常见,胆总管结石的病例多有胆囊切除的病史,就北大医院病例统计, 切除胆囊比未切除胆囊的对比中,胆总管结石的发病率在 2∶1。 分析结石形成的原因时,其中以“流体力学”的原理解释最为合理。在胆囊切除以后, 胆囊对于胆总管内的流体压力失去了缓冲的作用,导致胆总管内压力的增高,引起了胆总管代偿性扩张, 从而又使胆总管内的胆流发生旋涡或涡流,后者是形成胆石的重要学说。 如此,胆囊切除避免了术后胆囊结石“复发”之虞,却招来“生长胆总管结石”之祸;哪种结石最具危险?孰轻孰重,不言而喻。 3.4.4 胆囊切除术对结肠癌发病率的影响 近年来,许多从事结肠癌研究的欧洲学者发现一种现象,即患结肠癌的病例中,不少病例都有胆囊切除的病史,引起了注意。 Moorehead 对 100 例 60 岁以上的胆囊切除病例分析中,发现患结肠癌者 12 例;而另100 例未行胆囊切除的病例中, 仅有 3 例结肠癌患者。 关于胆囊切除与结肠癌的关系,Morvay 通过动物实验指出:肝脏分泌出的胆酸为初级胆酸,此物与结肠中的大肠杆菌作用生成次级胆酸; 胆囊切除术后次级胆酸大量增加, 该物质能刺激结肠黏膜的有丝分裂增强倾向,使结肠癌的发生率增高,升结肠尤著[12-14]。 3.4.5 胆囊切除术后综合征 以往 “胆囊切除术后综合征”是一个模糊概念;随着现代 ERCP 和 MRCP影像学诊断技术的进步, 已经排除了胆道术后残余结石、胆管损伤等误诊,而只有胆道术后发生的Oddi 括约肌炎症和运动障碍方能称得上“术后综合征”,而这一征候的治疗临床上甚感困难。 3.5关于内镜保胆取石方式方法的选择 关于内镜保胆取石方式方法的选择如前所述, 内镜保胆取石可分为单纯右上腹小切口胆镜保胆取石, 腹腔镜监视下胆道镜保胆取石和纯腹腔镜下胆道镜保胆取石三种方法。 以上方法均称为内镜微创保胆取石术。第一种方法开展较早,腹腔镜尚未普及,因而未用腹腔镜设备,经济省钱;但此法手术开始寻找胆囊较为费时困难, 切口也较大 (3~4 cm)。 第二种方法优点是寻找胆囊极为容易, 切口小,适合美容;但腹腔镜气腹对老年人和心血管患者不利为其缺点。第三种方法术式复杂,缝合胆囊和胆道镜取石带来许多不便,并无多少优点。笔者提倡前两种术式[4,15]。 综上所述, 在探索内镜微创保胆取石术的课题中,19 年来取得了巨大的进步。 新式保胆取石术把Langenbuch 保胆术后所谓的复发率降了下来,而且揭开了“复发率”极高的秘密,同时也提醒人们应该跳出保胆取石复发率的误区。 因为任何一种疾病都有复发的可能性,为什么不允许保胆取石有复发呢?即使有 50%的复发率,因为保住了另外 50%的胆囊也是合算的(张圣道教授语)。即使有结石复发之虞,但比起胆囊切除的那些并发症来说当然显得微不足道了。对于保胆术后复发病例再手术过程中,发现并无严重粘连,再次保胆取石十分简单。 因此,不必大惊小怪,更不是切胆的理由。 总之,对于胆囊结石的治疗,要有一个观念的转变[16],要以人为本,既要去除结石,又要保护胆囊功能的存在。 对于胆囊疾患,医生应该首先考虑保护人体的器官功能, 维持内环境的平衡,必要时再考虑切除胆囊。更不要无理由地以“预防”和“顺便”借口随便切除胆囊。 这才是治疗胆囊疾病的正确观点[6,9]。
王蒙 副主任医师 吉林大学第一医院 肝胆胰外科1995人已读 - 医学科普 胆总管结石
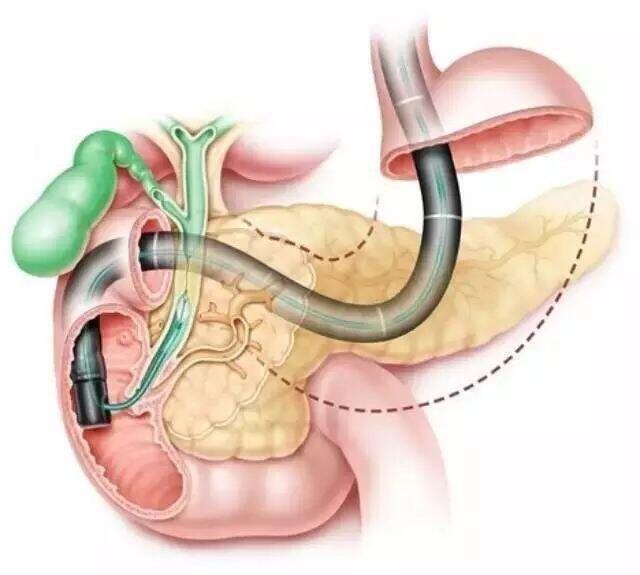
ERCP——微创技术经内镜逆行性胰胆管造影术(ERCP),是指将十二指肠镜经口腔插至十二指肠降部,找到十二指肠乳头,由活检管道内插入造影导管至乳头开口部,注入造影剂后做X线摄片,以显示胰胆管的技术。在ERCP的基础上,可作十二指肠乳头括约肌切开术(EST)、胆总管胰管结石取石术、胆总管胰管内支架引流术、鼻胆管引流术等治疗胆管及胰管疾病。由于ERCP不用开刀,创伤小,手术时间短,并发症较外科手术少,住院时间也大大缩短,深受患者欢迎,是目前胰胆疾病重要的治疗手段。 EST 治疗胆总管结石的特点: 1974年Kawa i首先采用经内镜十二指肠乳头括约肌切开治疗胆总管结石。此术式是通过人体的自然生理通道, 用内镜器械切开二十指肠乳头, 用取石网蓝及球囊取石。由于一般不需麻醉, 不用开腹即可取出结石, 对人体损伤小, 痛苦轻, 恢复快, 疗效肯定。 但手术需器械设备, 对施术者技术水平要求高, 且受十二指肠乳头位置、形态及结石大小、数量等影响; 术后有发生出血、穿孔急性胰腺炎等并发症。我院开展此术多年,技术精湛,临床经验丰富,挽救了众多胆管结石患者。 EST适应证 1、胆总管结石: ①直径小于25px的结石,EST后可自然排出。 ②直径1—50px的结石,采用取石网篮直接取出。 ③大于50px的结石,经碎石网篮碎石后排出。 2、急性梗阻性化脓性胆管炎: 急性梗阻性化脓性胆管炎的并发症和病死率均很高,经EST和经鼻胆管引流(ERBD)能有效地引流出感染性胆汁,迅速降低胆管压力,控制病情进展,从而达到降低并发症和病死率的目的。 3、急性胆源性胰腺炎: 特别对重症类型的急性胆源性胰腺炎,及时行EST减压和ERBD引流胆汁,可明显降低死亡率。 4、奥迪氏括约肌痉挛或良性狭窄、慢性胰腺炎:行EST后疗效可靠。 5、手术后胆汁外瘘:胆囊切除术或胆管切开术后早期发生胆瘘,如再手术探查的并发症和死亡率均较高,行EST后置入支撑管到达瘘口近端,胆汁外漏一般能在几天内停止,胆管瘘口封闭,可以替代危险性及高的胆管再探查手术。 6、晚期壶腹周围癌的减黄:行EST后引流胆汁,缓解黄疸,提高生活质量,延长生存时间。 当然,ERCP也有其局限性,比如坚硬、较大的胆管结石,十二指肠镜不能取出,我们还有后备方案: 腹腔镜联合胆道镜的微创胆总管手术 1991年Phillip完成了首例腹腔镜胆总管切开、纤维胆道镜取石, T管引流术, 将腹腔镜技术用于处理胆总管结石。随着技术的发展,我们可以先应用十二指肠镜经口将BD管置入胆总管,通畅引流胆汁,之后经腹腔镜手术切开胆总管取出结石,这时缝合胆总管就不需要T管引流了,因为之前置放的BD管能起到相应的作用,避免了T管的痛苦。 十二指肠镜、纤维胆道镜、腹腔镜三镜联合应用, 使胆总管结石微创处理更加安全。 临床应用中, 选择不同的手术方法和时机, 可能有不同的结果。 理想的胆总管结石微创处理的方法, 应是操作相对简单, 手术并发症少, 术后胆总管残留结石率低。 而合理的选择方案,依靠于专业的肝胆外科团队
 王蒙 副主任医师 吉林大学第一医院 肝胆胰外科2846人已读
王蒙 副主任医师 吉林大学第一医院 肝胆胰外科2846人已读 - 医学科普 肝内胆管结石的治疗
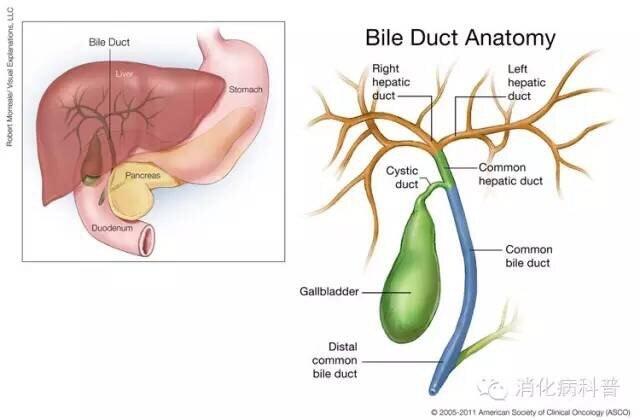
消化病公益科普肝内胆管结石病即原发性肝内胆管结石特指始发于肝内胆管系统的结石,不包括胆囊内排降并上移至肝内胆管的结石,也不包括继发于损伤性胆管狭窄、胆管囊肿、胆管解剖变异等其他胆道疾病所致胆汁淤滞和胆道炎症后形成的肝胆管结石。肝内胆管结石诊断一般靠腹部彩超或CT。 肝内胆管结石症状不明显,或者不典型,多有右上腹部不适,或者轻微疼痛,闷胀感,多数人是腹部超声检查时发现的。少数严重的肝内胆管结石患者可表现为胆管炎的症状即寒战发热黄疸甚至休克,肝脓肿,甚至可以发展为肝硬化。 肝内胆管结石主要分为胆色素结石和胆固醇性结石两种类型,其中绝大多数为胆色素结石。胆色素结石多继发于胆管狭窄和细菌感染。胆固醇结石的比例相对较少,仅占全部肝内胆管结石的5.8%~13.1%,但近年来胆固醇性结石有增多的趋势。先天性或获得性代谢异常参与了胆固醇结石的发病过程。由于左肝管与胆总管汇合部呈锐角,当此处存在胆道狭窄时容易引起胆汁淤滞,因而左肝更容易形成和存留结石。 没有症状的肝内胆管结石可能会在腹部检查时偶然发现。当出现上腹部或右上腹疼痛、黄疸和发热时,提示患者继发了急性胆管炎。严重的患者可以发展为化脓性胆管炎或肝脓肿,甚至发生胆源性脓毒血症。极少数患者可以出现血小板减少症、血小板功能增强,导致凝血和纤溶异常。 长期存在的胆管结石和胆道狭窄会导致远端胆管扩张、肝实质萎缩。部分患者的肝内胆管结石可以掉入胆总管引起梗阻性黄疸、急性胆管炎或胆源性胰腺炎等。结石和感染长期刺激胆管上皮可继发癌变,文献报道肝内胆管结石患者胆管细胞癌的发病率为2.4%~10.0%,而胆管细胞癌患者中合并肝内胆管结石的比例高达17.0%~27.0%。 治疗 肝内胆管结石的治疗需要个性化治疗,没有症状危害不大类型的肝内胆管结石一般不需要治疗,如果出现了结石引起的相关症状是应根据每个患者不同的症状,结石的不同位置,有无合并肝脏萎缩,肝门部胆管有无狭窄来综合判断。 1 位于末梢胆管的结石,没有临床症状者,结石远端无胆管扩张的患者不需治疗,定期观察即可。 2 单纯胆总管切开取石T管引流:肝内胆管结石解释残留率较高,最好到有胆道镜的单位治疗,术中胆道镜即可大大降低术后的解释残留率,也可以了解有无肝内胆管狭窄,采取合适的手术方式,术后可不再开腹而通过T管通道取石。 3 联合肝叶切除,日本学者认为有症状的肝内胆管结石患者90%合并有肝萎缩,而无症状的肝萎缩的发生率仅为15%左右,尤其是肝左外叶,和右后叶下段。很多单位仅行胆管切开取石,而不判断肝脏部分切除,导致再次手术给患者带来较大的创伤和医疗费用,甚至引起癌变。 4 肝门部胆管扩大成型胆管空肠吻合,对于肝内胆管结石一定要判断有无胆管狭窄,狭窄不解除,结石复发在所难免,甚至不能取净结石,症状不能缓解。 5 对于肝内布满结石,肝功能不全的患者,多见于肝内胆管扩张并胆结石者,需要肝移植。 总之,肝内胆管结石是复杂且难治的良性疾病,应根据患者病变的部位、范围,选择一种或联合多种手术方式进行治疗。确切解除胆道梗阻、恢复胆汁通畅引流是治疗成功的关键。对于病变相对局限的患者,规则性肝切除术最理想的治疗方式。术中和术后胆道镜探查和取石有助于提高结石取净率。对于术后残余结石引起胆管炎反复发作、肝脓肿、肝萎缩、可疑癌变的患者,应在准确评估的基础上,积极实施再手术治疗。
 王蒙 副主任医师 吉林大学第一医院 肝胆胰外科1363人已读
王蒙 副主任医师 吉林大学第一医院 肝胆胰外科1363人已读 - 媒体报道 微创手术治疗胆管结石
省内首例术中“三镜”联合治疗胆囊结石合并胆管结石获得成功近日,肝胆胰外科一组王蒙手术团队术中应用腹腔镜、胆道镜、十二指肠镜“三镜”联合技术,成功为两例胆囊结石合并胆管结石伴发急性胆管炎患者施行了胆囊切除、胆道探查取石、胆管引流、胆道一期缝合术,患者术后痊愈出院,无并发症。 胆囊结石合并胆管结石的患者术后要留置T管进行胆汁体外引流,至少需携带2个月,给患者的术后生活带来了巨大的苦恼。术后还可能引起T管脱落、胆瘘、胆汁性腹膜炎等并发症,严重的甚至需要进行二次手术甚至危及生命。 肝胆胰外科一组的王蒙医生,不但具备腹腔镜和胆道镜技术,而且具备娴熟的十二指肠镜操作技术。此次在腹腔镜、胆道镜联合取石,保证胆道结石无残留的情况下,通过十二指肠镜技术经鼻留置胆道引流管,腹腔镜下实现胆道一期缝合,安全有效地拓展了腹腔镜一期胆道缝合的手术适应症,免除了患者术后长期留置T管外引流的痛苦。术中十二指肠镜的应用,使得腹腔镜、胆道镜、十二指肠镜真正做到了术中的完美结合,缩短了患者的住院时间,节省了住院费用。 术中“三镜”联合技术在全国仅少数几家医院能够开展,最大的问题在于一名外科医生很难同时掌握腹腔镜、胆道镜及十二指肠镜技术。王蒙医生利用自己多年从事ERCP手术的经验,率先在吉林省开展了术中的“三镜”联合技术,取得良好的手术效果,得到了患者及同行的认可。该术式的探索,也得到了第16届中华医学会胆道外科学术大会与会专家的一致认可,并被写进了最新的胆管结石治疗指南专家共识之中。 肝胆胰外科一组通过一步步探索、一点一滴开拓,实实在在解决了临床实际问题,科室的努力使得吉林省的胆道微创外科水平一直处于全国的较好水平。在未来的日子里,王蒙医生ERCP微创手术团队还会进一步努力,结合自己多年的手术技术优势和肝胆胰外科团结优秀的平台,脚踏实地,为学科发展作出更大贡献!
王蒙 副主任医师 吉林大学第一医院 肝胆胰外科1181人已读





